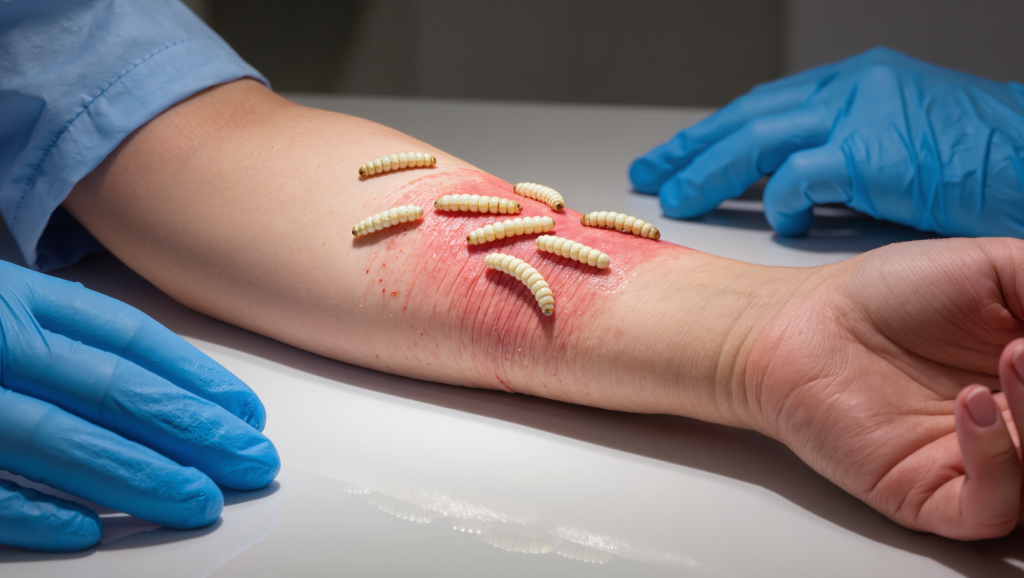
अगर आपने कभी ऐसा पुराना घाव देखा है जो ठीक ही नहीं हो रहा था—काला, मृत ऊतक, दुर्गंध, अंतहीन पट्टियाँ—तो आप समझ सकते हैं कि सर्जन कभी-कभी स्केल्पल (चीरा लगाने वाला उपकरण) क्यों उठा लेते हैं। लेकिन एक और विकल्प है जो किसी डरावनी फिल्म की तरह लगता है और चमत्कार की तरह व्यवहार करता है: बंध्य (स्टेराइल) मक्खी के लार्वा जो सर्जन के ब्लेड से भी अधिक सटीकता से घावों को साफ करते हैं। ये “मेडिकल मैगट” न केवल मृत ऊतक को खाते हैं; वे घाव के सूक्ष्म-वातावरण को नया आकार देते हैं, संक्रमण से लड़ते हैं, और उपचार (हीलिंग) को गति प्रदान करते हैं, जिसे आधुनिक विज्ञान अभी भी समझ रहा है।
आज के वाउन्ड-केयर क्लीनिकों में, मैगट डीब्राइडमेंट थेरेपी (MDT) FDA-स्वीकृत, प्रतिपूर्ति योग्य और व्यवस्थित समीक्षाओं द्वारा समर्थित है—फिर भी अधिकांश लोग इसे केवल युद्धकालीन किस्से के रूप में ही जानते हैं। मैगट्स घावों को कैसे भरते हैं, इसे करीब से देखना प्रकृति के छोटे सर्जनों को काम करते देखने जैसा है: वे चुनिंदा रूप से मृत ऊतक (नेक्रोसिस) को घोलते हैं, जीवित ऊतक को बचाते हैं, जीवाणु बायोफिल्म को नष्ट करते हैं, और सेलुलर स्तर पर सूजन को चुपचाप पुन: प्रोग्राम करते हैं।
यहाँ बताया गया है कि वे यह कैसे करते हैं—और कब वे वास्तव में चाकू (सर्जरी) से बेहतर प्रदर्शन कर सकते हैं।
युद्धक्षेत्र दुर्घटना से FDA-अनुमोदित “चिकित्सा उपकरण” तक
घावों के इलाज के लिए मैगट का उपयोग करना कोई TikTok ट्रेंड नहीं है; पश्चिमी चिकित्सा में इसका इतिहास कम से कम एक सदी पुराना है और लोक चिकित्सा में उससे भी पुराना है।
प्रथम विश्व युद्ध और अमेरिकी गृह युद्ध के सर्जनों ने देखा कि जिन सैनिकों के घावों में प्राकृतिक रूप से कुछ मक्खी के लार्वा लग गए थे, उनमें अक्सर कम संक्रमण और अपेक्षा से अधिक साफ ऊतक पाए जाते थे।
1920-30 के दशक में, नियंत्रित “मैगट थेरेपी” ऑस्टियोमाइलाइटिस (अस्थिमज्जा प्रदाह) और पुराने अल्सर के लिए एक वैध अस्पताल उपचार बन गया, इससे पहले कि एंटीबायोटिक्स ने इसे पृष्ठभूमि में धकेल दिया।
जैसे-जैसे 20वीं सदी के अंत में एंटीबायोटिक प्रतिरोध और पुराने घाव बढ़े, चिकित्सकों ने MDT पर फिर से विचार किया। 2004 में, अमेरिकी खाद्य एवं औषधि प्रशासन (FDA) ने औषधीय मैगट्स को पुराने, न भरने वाले घावों जैसे कि दबाव अल्सर (बेडसोर), शिरापरक स्टेसिस अल्सर, मधुमेह पैर के अल्सर, और न भरने वाले दर्दनाक या पोस्ट-सर्जिकल घावों के डीब्राइडमेंट के लिए एक “चिकित्सा उपकरण” के रूप में मंजूरी दी।
मेडिसिनल मैगट्स ब्रांड (लूसिलिया सेरिकाटा लार्वा) को विशेष रूप से “पुराने घावों में अव्यवहार्य ऊतक को हटाने के लिए” मंजूरी दी गई थी, जिसका अर्थ है कि FDA ने स्वीकार किया कि ये लार्वा विश्वसनीय और सुरक्षित रूप से घावों को साफ करते हैं।
प्रमुख समीक्षाएं अब MDT को प्रभावकारी, सहनीय और लागत-प्रभावी बताती हैं और ध्यान दिलाती हैं कि AMA और CMS प्रतिपूर्ति कोड ने व्यापक नैदानिक उपयोग के द्वार खोल दिए हैं।
जहाँ मैगट चमकते हैं: पुराने घाव जो सर्जरी से भी बचे रहते हैं
पुराने घाव—विशेष रूप से मधुमेह, संवहनी रोग और रीढ़ की हड्डी की चोट में—इलाज के लिए कुख्यात रूप से कठिन होते हैं। उनमें अक्सर होता है: मोटा मृत ऊतक (स्लफ), मजबूत बायोफिल्म, खराब रक्त आपूर्ति, और ऐसे रोगी जो बार-बार सर्जरी या आक्रामक डीब्राइडमेंट बर्दाश्त नहीं कर सकते।
यही वह जगह है जहाँ MDT मानक देखभाल से बेहतर प्रदर्शन करता है।
तेज़ और अधिक संपूर्ण डीब्राइडमेंट
MDT से उपचारित पुराने घावों वाले 435 रोगियों के एक बड़े संभावित अध्ययन ने बताया:
- 82.1% मामलों में पूर्ण डीब्राइडमेंट,
- 16.8% में आंशिक डीब्राइडमेंट,
- केवल 1.1% में अप्रभावी उपचार।
अधिकांश रोगियों को परिणाम प्राप्त करने के लिए औसतन केवल 3 उपचार दिनों में दो MDT सत्रों की आवश्यकता थी।
पारंपरिक ड्रेसिंग (जैसे हाइड्रोजेल) के साथ मैगट्स की तुलना करने वाली 2020 की एक व्यवस्थित समीक्षा ने निष्कर्ष निकाला कि MDT:
- गैर-व्यवहार्य ऊतक का तेज़ और अधिक प्रभावी डीब्राइडमेंट प्राप्त किया।
- हाइड्रोजेल ड्रेसिंग की तुलना में दानेदार ऊतक (नए स्वस्थ ऊतक) का तेजी से विकास और घाव की सतह क्षेत्र में अधिक कमी उत्पन्न की।
- कोई गंभीर प्रतिकूल प्रभाव नहीं दिखाया, जो एक अच्छी सुरक्षा प्रोफ़ाइल का सुझाव देता है।
शिरापरक पैर के अल्सर वाले 140 रोगियों (70 MDT बनाम 70 हाइड्रोजेल) के एक यादृच्छिक परीक्षण में, मैगट-उपचारित घावों में केवल 10 दिनों के बाद काफी अधिक दानेदार ऊतक (p <0.001) और छोटा घाव आकार (p <0.05) था।
रीढ़ की हड्डी की चोट वाले रोगियों में पुराने दबाव अल्सर के साथ, 3-4 सप्ताह के मानक उपचार ने सभी घावों में 50% से कम डीब्राइडमेंट प्राप्त किया, जबकि बाद में MDT ने औसतन लगभग 10 दिनों में पूर्ण डीब्राइडमेंट प्राप्त किया।
जब सर्जरी संभव न हो—या पर्याप्त न हो
उसी समीक्षा में कहा गया है कि MDT को “पुराने घावों वाले रोगियों में एक उचित विकल्प माना जाना चाहिए और उन लोगों के लिए एक प्राथमिक विकल्प जो सर्जिकल ऑपरेशन के लिए फिट नहीं हैं या कम-संसाधन सेटिंग्स में हैं।” यह सभी मामलों में सर्जरी की जगह नहीं लेता है, लेकिन यह प्रदान करता है:
- सर्जिकल सत्रों के बीच दोहराया जाने वाला “रखरखाव डीब्राइडमेंट”।
- दुर्बल, सह-रुग्ण रोगियों में घावों को साफ करने का एक तरीका जो एनेस्थीसिया बर्दाश्त नहीं कर सकते।
- एक निम्न-तकनीक लेकिन जैविक रूप से परिष्कृत विकल्प जहां उन्नत ड्रेसिंग या ऑपरेटिंग रूम का समय सीमित है।
कुछ रोगियों में दर्द और परेशानी होती है—एक अध्ययन ने 38% में MDT के दौरान बढ़े हुए दर्द या परेशानी की सूचना दी—लेकिन ठीक से प्रबंधित होने पर गंभीर जटिलताएं दुर्लभ हैं।
मैगट थेरेपी कैसे काम करती है इसके तीन प्रमुख तंत्र
आधुनिक शोध मैगट क्रिया को तीन प्राथमिक तंत्रों में सारांशित करता है: डीब्राइडमेंट, कीटाणुशोधन, और उपचार की उत्तेजना।
1. सटीक डीब्राइडमेंट: मृत ऊतक को द्रवित करना, जीवित कोशिकाओं को बचाना
हरी मक्खी का लार्वा लूसिलिया सेरिकाटा सड़ते मांस को खाने के लिए अत्यधिक विकसित हुआ है—जीवित ऊतक को नहीं। वह चयनात्मकता MDT की सुपरपावर है।
मैगट घाव में प्रोटियोलिटिक एंजाइम (प्रोटीज) स्रावित करते हैं, जो मृत ऊतक और फाइब्रिन को आसानी से निगले जाने योग्य तरल में बदल देते हैं।
इन विट्रो कार्य से पता चलता है कि मैगट उत्सर्जन/स्राव (ES) में कम से कम तीन वर्गों के प्रोटियोलिटिक एंजाइम होते हैं: मेटालोप्रोटीनेज, एस्पार्टाइल प्रोटीज, और सेरीन प्रोटीज (ट्रिप्सिन-लाइक और काइमोट्रिप्सिन-लाइक)।
काइमोट्रिप्सिन-लाइक सेरीन प्रोटीज फाइब्रिन के थक्कों को घोलने और बाह्यकोशिकीय मैट्रिक्स प्रोटीन जैसे फाइब्रोनेक्टिन, लैमिनिन, और टाइप I और III कोलेजन—जो मृत ऊतक को एक साथ रखते हैं—को नीचा दिखाने में विशेष रूप से प्रभावी होते हैं।
मृत ऊतक और फाइब्रिन जाल को घोलकर जबकि व्यवहार्य ऊतक को काफी हद तक बरकरार रखते हुए, मैगट कई यांत्रिक तरीकों की तुलना में अधिक धीरे और अधिक अच्छी तरह से अनियमित घाव की सतहों को साफ कर सकते हैं।
चिकित्सकीय रूप से, यह एक घाव तल (वाउन्ड बेड) में तब्दील हो जाता है जो:
- पीले/काले मृत ऊतक से मुक्त होता है।
- इसके बजाय चमकीले लाल दानेदार ऊतक (वह “रास्पबेरी” रूप जो चिकित्सकों को पसंद है) से ढका होता है।
इसलिए मैगट को कभी-कभी “जीवित स्केल्पल” कहा जाता है—लेकिन वे वास्तव में जीवित एंजाइम पंप की तरह होते हैं जिनमें अंतर्निर्मित सेंसर होते हैं जहाँ जीवन शुरू होता है वहीं रुक जाते हैं।
2. कीटाणुशोधन: बैक्टीरिया और बायोफिल्म को कुचलना
पुराने घाव शायद ही कभी केवल “गंदे” होते हैं—वे अक्सर जटिल जीवाणु बायोफिल्म द्वारा उपनिवेशित होते हैं जो एंटीबायोटिक दवाओं और प्रतिरक्षा निकासी का प्रतिरोध करते हैं। MDT के कई रोगाणुरोधी कोण हैं:
- मैगट स्राव में प्रत्यक्ष जीवाणुरोधी घटक होते हैं; प्रयोगशाला अध्ययन स्टैफिलोकोकस ऑरियस और स्यूडोमोनास एरुगिनोसा जैसे रोगजनकों के खिलाफ गतिविधि दिखाते हैं।
- ES जीवाणु बायोफिल्म—बैक्टीरिया द्वारा बनाई गई चिपचिपी परत मैट्रिक्स—को बाधित करते हैं, जो एंटीबायोटिक संवेदनशीलता और प्रतिरक्षा पहुंच को बहाल करने में मदद करता है।
- द्रवित मृत ऊतक का उपभोग करके, मैगट उस पोषक तत्व-समृद्ध सब्सट्रेट को हटा देते हैं जिस पर बैक्टीरिया फ़ीड करते हैं।
“मेडिकल मैगट के औषधीय गुणों” की 2018 की समीक्षा मैगट को रोगाणुरोधी, एंटीबायोफिल्म, विरोधी भड़काऊ, और घाव भरने वाली गतिविधियों वाला एक “चमत्कारी औषधीय” जीव कहती है, जो मुख्य रूप से उनके स्राव में यौगिकों द्वारा संचालित होता है।
3. उपचार को उत्तेजित करना: प्रतिरक्षा को नियंत्रित करना और ऊतक विकास को बढ़ावा देना
शायद सबसे आश्चर्यजनक खोज यह है कि मैगट न केवल साफ करते हैं; वे घाव के वातावरण को कम सूजन और अधिक पुनर्योजी बनाने के लिए पुन: प्रोग्राम भी करते हैं।
अध्ययनों से पता चलता है कि मैगट उत्सर्जन/स्राव (ES) यह कर सकते हैं:
- सक्रिय प्रतिरक्षा कोशिकाओं से प्रो-इंफ्लेमेटरी साइटोकिन्स (जैसे IL-12p40, TNF-α, और MIF) को डाउन-रेगुलेट करना, जबकि एंटी-इंफ्लेमेटरी IL-10 को बढ़ाना।
- न्यूट्रोफिल और मोनोसाइट केमोटैक्सिस को रोकना और आसंजन अणुओं (CD11b/CD18) की अभिव्यक्ति को कम करना, अत्यधिक भड़काऊ कोशिका घुसपैठ को कम करना।
- कई मार्गों के माध्यम से रोगी सीरा में पूरक सक्रियण (C3 और C4) को रोकना, पूरक-मध्यस्थता सूजन को कम करना।
ऊतक पक्ष पर, वे प्रोटीज न केवल डीब्राइड करते हैं; वे इसे भी प्रभावित करते हैं:
- कोशिकाओं का PAR-मध्यस्थता सक्रियण (प्रोटीज-सक्रिय रिसेप्टर्स) जो घाव तल में प्रसार और साइटोकिन रिलीज को उत्तेजित कर सकता है।
- विकास कारकों और मैट्रिक्स टुकड़ों की मुक्ति जो दानेदार ऊतक निर्माण और एंजियोजेनेसिस (नई रक्त वाहिकाओं का निर्माण) को बढ़ावा देते हैं।
एक यांत्रिक समीक्षा ने निष्कर्ष निकाला है कि प्रयोगशाला अध्ययन और कुछ छोटे नैदानिक परीक्षण “दृढ़ता से सुझाव देते हैं कि मैगट ऊतक वृद्धि और घाव भरने को बढ़ावा देते हैं, हालांकि यह संभवतः केवल उस अवधि के दौरान और उसके तुरंत बाद होता है जब वे घाव पर मौजूद होते हैं।”
इसलिए विशेषज्ञ MDT का उपयोग केवल “इसे साफ करो और रुको” के रूप में नहीं, बल्कि “रखरखाव डीब्राइडमेंट” के रूप में करने का प्रस्ताव करते हैं ताकि घाव के वातावरण को उपचार के लिए इष्टतम रूप से ट्यून किया जा सके।
मैगट थेरेपी के आधुनिक स्पिन-ऑफ: मैगट लार की बोतलबंदी
एक बार जब शोधकर्ताओं ने महसूस किया कि मैगट स्राव कितने शक्तिशाली थे, तो उन्होंने विशिष्ट अणुओं को अलग करना शुरू कर दिया।
2023 के एक अध्ययन ने मैगट लार से पृथक एक पुनः संयोजक प्रोटियोलिटिक एंजाइम की सूचना दी जिसमें फाइब्रिनोलिटिक क्रिया थी। इस एंजाइम ने प्रीक्लिनिकल फार्माकोलॉजी और टॉक्सिकोलॉजी मॉडल में एक सुरक्षित, प्रभावी एंजाइमेटिक डीब्राइडमेंट एजेंट के रूप में वादा दिखाया, जो एक भविष्य का सुझाव देता है जहां हम जीवित लार्वा के बिना मैगट-व्युत्पन्न जैव प्रौद्योगिकी का उपयोग करते हैं।
फिर भी, “संपूर्ण मैगट” दृष्टिकोण एक आत्म-नवीकरणीय पैकेज में एंजाइमों, रोगाणुरोधी, और इम्युनोमोड्यूलेटर का एक जटिल कॉकटेल प्रदान करता है जिसे पूरी तरह से सिंथेटिक रूप से दोहराना मुश्किल है।
मैगट थेरेपी सत्र वास्तव में कैसा दिखता है
रोगियों के लिए, MDT आश्चर्यजनक रूप से संरचित और नियंत्रित है।
- प्रजाति और बंध्यता: केवल लूसिलिया सेरिकाटा (हरी मक्खी) के कीटाणुरहित अंडे का उपयोग किया जाता है, जिन्हें बंध्य परिस्थितियों में “मेडिकल मैगट” में बदल दिया जाता है।
- आवेदन के तरीके: लार्वा को एक विशेष जालीदार ड्रेसिंग के तहत सीधे घाव पर (मुक्त-श्रेणी) लगाया जाता है, या “बायो-बैग” (छोटे झरझरा थैली) के भीतर रखा जाता है जो बिना दिखाई रेंगने के स्राव को घाव से संपर्क करने की अनुमति देता है।
- खुराक: विशिष्ट नुस्खे घाव क्षेत्र के प्रति वर्ग सेंटीमीटर में एक निश्चित संख्या में लार्वा का उपयोग करते हैं, जिन्हें 48-72 घंटों के लिए छोड़ दिया जाता है।
- अवधि: कई पुराने घावों को MDT के 1-3 चक्रों की आवश्यकता होती है, हालांकि कुछ अध्ययन बहुत गंभीर मामलों के लिए कई हफ्तों तक बार-बार आवेदन की रिपोर्ट करते हैं।
मरीज अक्सर रिपोर्ट करते हैं:
- हल्की गुदगुदी से लेकर बेचैनी या दर्द तक की अनुभूति—विशेष रूप से जैसे-जैसे घाव साफ होता है और तंत्रिका जोखिम बढ़ता है।
- राहत क्योंकि गंध कम हो जाती है और घाव दिनों में स्पष्ट रूप से साफ दिखता है।
चिकित्सकीय रूप से, MDT अक्सर इसके साथ जोड़ा जाता है:
- चक्रों के बीच आधुनिक ड्रेसिंग (फोम, हाइड्रोकोलाइड)।
- अंतर्निहित कारणों के लिए ऑफ-लोडिंग, संपीड़न, और प्रणालीगत अनुकूलन (ग्लाइसेमिक नियंत्रण, संवहनी हस्तक्षेप)।
MDT एक स्टैंड-अलोन इलाज नहीं है, बल्कि व्यापक घाव देखभाल के भीतर एक शक्तिशाली उपकरण है।
जब मैगट थेरेपी सर्जरी को “हरा” देती है—और जब नहीं
शीर्षक दावा—”सर्जरी से तेज”—आंशिक रूप से रूपक है, आंशिक रूप से स्थितिजन्य।
MDT कहाँ जीतता है:
- गहरे गुहायुक्त या अनियमित घाव जहां स्केल्पल और क्यूरेट मृत ऊतक की जेब तक पहुंचने के लिए संघर्ष करते हैं।
- सह-रुग्णता, एनेस्थीसिया जोखिम, या खराब पहुंच के कारण बार-बार ऑपरेटिंग रूम डीब्राइडमेंट के लिए अनुपयुक्त रोगी।
- ऐसी स्थितियाँ जहाँ दिनों में बार-बार कोमल डीब्राइडमेंट आक्रामक एक बार काटने की तुलना में सुरक्षित है।
नियंत्रित परीक्षणों से पता चलता है कि मैगट थेरेपी दिनों से हफ्तों में पूर्ण डीब्राइडमेंट प्राप्त कर सकती है, जबकि पारंपरिक ड्रेसिंग के कई हफ्तों और अधूरे परिणामों की तुलना में।
जहाँ सर्जरी अभी भी आगे है:
- तीव्र दर्दनाक या परिगलित संक्रमण जिसके लिए तत्काल, कट्टरपंथी डीब्राइडमेंट की आवश्यकता होती है।
- संरचनात्मक रूप से समझौता किए गए ऊतक (हड्डी, कण्डरा) या पुनर्निर्माण योजना को हटाने की आवश्यकता वाली स्थितियाँ।
व्यवहार में, कई केंद्र MDT का उपयोग सर्जरी के प्रतिस्थापन के रूप में नहीं, बल्कि पूरक के रूप में करते हैं: ऑपरेटिंग रूम सत्रों के बीच डीब्राइडिंग, या स्केल्पल जो नहीं पहुंच सका उसे पूरा करना।
मैगट थेरेपी की सुरक्षा और भविष्य
अच्छे आंकड़ों के बावजूद, MDT अभी भी एक छवि समस्या से जूझ रहा है—समझ में आता है।
सुरक्षा प्रोफ़ाइल:
- व्यवस्थित समीक्षा किसी भी गंभीर प्रतिकूल घटना की रिपोर्ट नहीं करती है, दर्द/बेचैनी सबसे आम मुद्दा है, जिसे अक्सर दर्द निवारक या कम उपचार अवधि के साथ प्रबंधित किया जा सकता है।
- लार्वा प्रजाति-विशिष्ट, बंध्य होते हैं और प्रत्येक चक्र के बाद हटा दिए जाते हैं; वे घाव में मक्खियाँ नहीं बनते हैं।
कलंक:
- कई रोगियों और यहां तक कि चिकित्सकों को MDT स्वीकार करने के लिए “ग्रॉस फैक्टर” को दूर करना होगा। एक बार जब वे तेजी से डीब्राइडमेंट और घाव में सुधार देखते हैं, तो प्रतिरोध अक्सर फीका पड़ जाता है।
भविष्य की दिशाएँ:
- लार्वा संख्या, ड्रेसिंग प्रकार और अवधि पर मानकीकृत दिशानिर्देश।
- पृथक मैगट-व्युत्पन्न एंजाइम (पुनः संयोजक फाइब्रिनोलिटिक एजेंट की तरह) सामयिक दवाओं के रूप में।
- पुनर्योजी उपचारों के लिए एक मॉडल के रूप में मैगट-प्रेरित प्रतिरक्षा मॉडुलन की गहरी खोज।
दूसरे शब्दों में: हम अभी यह समझना शुरू कर रहे हैं कि ये छोटे सर्जन वास्तव में कितने परिष्कृत हैं।
निष्कर्ष: प्रकृति का पुनर्योजी सर्जरी संस्करण
जब आप “गंदगी” को हटा देते हैं, तो मैगट थेरेपी एक शानदार सुरुचिपूर्ण समाधान है:
- यह एक जीवित उपकरण का उपयोग करता है जो स्वचालित रूप से मृत ऊतक की तलाश करता है, इसे एंजाइमेटिक रूप से घोलता है, जीवित संरचनाओं को बचाता है, और घाव बदलते ही लगातार समायोजित होता है।
- यह अंतर्निहित रोगाणुरोधी और एंटीबायोफिल्म क्रियाएं लाता है, जो बढ़ते एंटीबायोटिक प्रतिरोध के समय में महत्वपूर्ण हैं।
- यह सक्रिय रूप से सूजन को पुन: कैलिब्रेट करता है और दाने को बढ़ावा देता है, पुराने, रुके हुए घावों को वापस उपचार प्रक्षेपवक्र में धकेलता है।
सर्जरी की हमेशा अपनी जगह रहेगी। लेकिन कई जिद्दी, मृत ऊतक से भरे घावों के लिए, ये छोटे, हिलते हुए “सर्जन” वह कर सकते हैं जो स्केल्पल और ड्रेसिंग अक्सर नहीं कर सकते: एक सड़ते हुए गड्ढे को कुछ ही दिनों में एक साफ, लाल, उपचारित घाव में बदल देना—चुपचाप, सस्ते में, और एक सटीकता के साथ जिसे प्रतिभाशाली के अलावा कुछ नहीं कहा जा सकता।.
Sources: